2025.12.27| コラム
非抜歯矯正で失敗しないために|よくあるトラブルとCT診断の重要性

「できれば歯を抜かずに矯正したい」
矯正治療を検討する多くの方が、まずこうした思いを抱きます。実際、非抜歯矯正は歯を抜かずに歯並びを整える方法として注目されており、心理的なハードルが低い治療法として希望されるケースが増えています。
一方で、「本当に抜かなくて大丈夫なの?」「無理に並べて後戻りしない?」「自分の歯並びは非抜歯で治せるの?」といった不安を感じる方も少なくありません。非抜歯矯正は誰にでも適応できる治療ではなく、症例選択を誤ると、仕上がりや噛み合わせに問題が生じるリスクもあります。
そこで重要になるのが、歯科用CTを用いた精密診断です。骨の幅や歯根の位置、顎のバランスまで立体的に把握することで、非抜歯が本当に可能か、どこまで安全に歯を動かせるかを科学的に判断できます。
本記事では、
- 非抜歯矯正の基本的な考え方
- 非抜歯が可能な症例・難しい症例の違い
- CT診断が非抜歯矯正の成功に欠かせない理由
- 失敗を防ぐために知っておきたい注意点
について、専門的な視点をわかりやすく解説します。
「抜かない矯正」を後悔しないために、ぜひ最後までご覧ください。
目次
非抜歯矯正とは?基本の考え方
非抜歯矯正とは、その名の通り永久歯を抜かずに歯並びや噛み合わせを整える矯正治療です。歯を失うことへの心理的抵抗が少なく、「できるだけ自分の歯を残したい」という患者の希望に沿いやすい点から、近年とくに注目されています。
ただし、非抜歯矯正は「抜かない方が良い治療」ではなく、**「抜かなくても成立する条件がそろっている場合に選択できる治療」**という位置づけが重要です。歯並びの乱れは、単に歯が重なっているだけでなく、顎の大きさ・骨の厚み・歯のサイズ・噛み合わせの関係など、複数の要因が絡み合って生じています。
非抜歯矯正では、主に
- 歯列を側方(横方向)に拡げる
- 歯をわずかに前後へ移動させる
- 歯の傾き(トルク)を調整する
といった方法でスペースを確保し、歯を整列させます。軽度〜中等度の叢生(ガタつき)や、顎の骨格に比較的余裕があるケースでは、抜歯を行わなくても機能的・審美的に良好な結果が得られる可能性があります。
一方で、歯を抜かずに無理に並べようとすると、
- 歯が外側に傾きすぎる
- 口元が突出してしまう
- 噛み合わせが不安定になる
といった問題が起こることもあります。そのため非抜歯矯正では、「抜かない」こと自体を目的にするのではなく、長期的に安定した噛み合わせを作れるかどうかを基準に判断する必要があります。

非抜歯矯正が選ばれる理由
非抜歯矯正が多くの患者に選ばれる最大の理由は、「健康な歯を抜きたくない」という心理的な抵抗感にあります。歯は一度抜いてしまうと元に戻すことができないため、矯正治療に踏み切る際、「本当に抜歯が必要なのか」「できれば他の方法はないのか」と悩む方は少なくありません。
とくに成人矯正では、「見た目をきれいにしたい一方で、将来の歯の寿命も大切にしたい」という意識が高く、非抜歯で治療できる可能性があるなら検討したいと考える方が増えています。たとえば、前歯の軽度なガタつきや、歯列の幅がやや狭い程度のケースでは、歯を抜かずに整えられる場合もあります。
また、非抜歯矯正には以下のようなメリットが挙げられます。
- 歯を失わずに治療できる安心感
- 口元のボリュームを保ちやすく、顔貌の変化が穏やか
- 抜歯後の痛みや違和感がない
- 「抜歯が怖い」という理由で矯正を諦めずに済む
たとえば、「横顔の印象が大きく変わるのが不安」「口元が痩せすぎるのは避けたい」といった希望を持つ方にとって、非抜歯矯正は心理的なハードルを下げる選択肢になります。
ただし、これらのメリットは適切な診断のもとで非抜歯が選択された場合に限られる点が重要です。無理に抜歯を避けると、歯列が不安定になったり、噛み合わせに悪影響が出ることもあるため、専門的な判断が不可欠です。
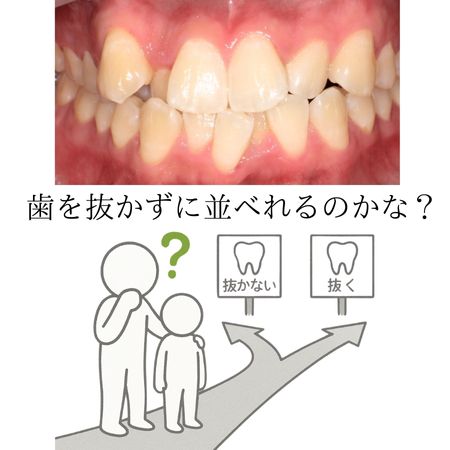
非抜歯と抜歯の違い
非抜歯矯正と抜歯矯正の最大の違いは、歯を並べるためのスペースをどのように確保するかという点にあります。どちらも歯並びを整えることが目的ですが、治療の考え方やアプローチは大きく異なります。
非抜歯矯正では、
- 歯列を横に拡げる
- 歯を前後方向にわずかに移動させる
- 歯の傾きを調整してスペースを生み出す
といった方法で歯の並ぶ余地を作ります。もともと顎の骨にある程度の幅があり、歯のサイズと顎のバランスが取れている場合には、抜歯をしなくても自然な歯列を作れる可能性があります。
▶️非抜歯矯正でスペースを作る上で大事なIPRについての記事です
一方、抜歯矯正では、主に小臼歯などを抜くことで確実なスペースを確保し、そのスペースを使って歯を理想的な位置へ移動させます。歯の重なりが強いケースや、口元の突出感が大きい場合、顎の大きさに対して歯が明らかに大きい場合などでは、抜歯を行うことで噛み合わせと見た目のバランスを安定させやすいというメリットがあります。
噛み合わせへの影響という点でも違いがあります。非抜歯矯正は、スペースに余裕がない状態で無理に歯を並べると、
- 前歯が前方に出やすい
- 奥歯の噛み合わせが浅くなる
- 治療後に後戻りしやすくなる
といったリスクが生じることがあります。これに対し、抜歯矯正は歯を正しい位置に収めやすく、長期的に安定した噛み合わせを作りやすいという特徴があります。
つまり、
- 「歯を抜かないかどうか」
- 「見た目だけでなく噛み合わせまで安定するか」
この2点を天秤にかけて判断することが重要です。非抜歯・抜歯のどちらが優れているという単純な話ではなく、症例ごとに適した選択が異なるという点を理解しておく必要があります。
非抜歯矯正の適応例と非適応例
非抜歯矯正が成功するかどうかは、「歯を抜かずに並べられるか」ではなく、歯・顎・噛み合わせのバランスが取れるかで判断されます。そのため、見た目が似ている歯並びでも、適応になるケースと難しいケースが分かれることがあります。
非抜歯矯正が適している主なケース
非抜歯矯正が成立しやすいのは、以下のような条件がそろっている場合です。
- 歯のガタつきが軽度〜中等度
- 顎の骨幅にある程度の余裕がある
- 歯のサイズと顎の大きさのバランスが比較的良い
- 口元の突出感が強くない
- 噛み合わせに大きなズレがない
たとえば、「前歯が少し重なっている」「歯列がやや狭いが骨の厚みが十分ある」といったケースでは、歯列の拡大や歯の傾き調整によって、抜歯をせずに自然な歯並びを目指せる可能性があります。
また、成長期の子どもでは顎の発育を利用できるため、将来的な抜歯リスクを減らす目的で非抜歯的なアプローチが選択されることもあります。
非抜歯矯正が難しいケース
一方で、以下のような場合は非抜歯矯正が難しくなる傾向があります。
- 歯の重なりが強く、明らかなスペース不足がある
- 顎の骨が薄く、これ以上歯を外側に動かせない
- 口元の突出感が強く、下げる必要がある
- 噛み合わせのズレが大きい(出っ歯・受け口など)
このような状態で無理に非抜歯を選択すると、歯が骨の外にはみ出してしまったり、歯肉退縮や後戻りのリスクが高まる可能性があります。そのため、「抜かずにできそう」という印象だけで判断するのは非常に危険です。
適応判断で重要になるポイント
非抜歯矯正の可否を判断するうえで欠かせないのが、歯科用CTによる精密な評価です。見た目や模型だけでは分からない、
- 骨の厚み
- 歯根の位置
- 歯を動かせる限界
といった情報を把握することで、安全に非抜歯が可能かどうかを客観的に判断できます。
CT(歯科用CT)が非抜歯矯正の成功に必要な理由
非抜歯矯正を安全かつ確実に成功させるうえで、歯科用CTによる精密診断は欠かせません。なぜなら、非抜歯矯正では「歯をどこまで動かせるか」「骨の中に歯根が収まるか」という見えない部分の判断が治療結果を大きく左右するからです。
従来のレントゲンや模型だけの診断では、歯並びの見た目や大まかな骨格は把握できても、骨の厚みや歯根の立体的位置関係までは正確に評価できません。その状態で非抜歯を選択すると、「実は骨の余裕がなかった」「歯根が限界を超えて移動してしまった」といった問題が起こる可能性があります。
歯科用CTは、顎の骨・歯・歯根・神経の位置を3次元(立体)で可視化できる検査です。これにより、
- 歯を外側に広げても骨の中に収まるか
- 歯根同士がぶつからないか
- 無理な移動によるリスクはないか
といった点を、治療前に客観的に評価できます。
とくに非抜歯矯正では、「ほんの数ミリの判断ミス」が、
- 歯肉退縮
- 歯根吸収
- 治療後の後戻り
といったトラブルにつながることがあります。CT診断は、こうした失敗を未然に防ぐための安全装置とも言える存在です。
また、CTを用いることで、患者自身も「なぜ非抜歯が可能なのか」「なぜ今回は抜歯が必要なのか」を視覚的に理解しやすくなります。治療方針に納得したうえで進められる点も、CT診断の大きなメリットです。
CTでわかる骨格・スペースの分析
歯科用CTを用いることで、非抜歯矯正の可否判断に直結する骨格やスペースの情報を立体的に把握できます。とくに重要なのが、「歯を並べる余地が本当に存在するか」「歯を動かしても安全か」という点です。
まず評価されるのが**顎の骨幅(歯槽骨の厚み)**です。歯は骨の中を移動しますが、骨の幅には限界があります。CTでは、歯列の外側・内側それぞれの骨の厚みをミリ単位で確認できるため、
- 歯列を横に拡げても骨の中に歯根が収まるか
- 拡大によって骨から歯がはみ出さないか
といった点を事前に判断できます。これは、非抜歯矯正において非常に重要な要素です。
次に確認するのが歯根の位置と向きです。歯の表面だけを見るとスペースがありそうでも、歯根がすでに骨の限界近くに位置しているケースもあります。CTでは、歯根同士の距離や傾き、周囲の骨との関係を3次元で把握できるため、無理な移動による歯根吸収や歯肉トラブルのリスクを事前に回避できます。
さらに、上下顎の位置関係(顎関係)も重要な判断材料です。上下の顎の前後・左右・上下のバランスが崩れている場合、歯だけを並べても噛み合わせが安定しないことがあります。CTを用いることで、歯列だけでなく骨格全体のバランスを踏まえた治療判断が可能になります。
このようにCTによる骨格・スペース分析は、
- 「抜かずに並べられるか」
- 「将来まで安定する噛み合わせになるか」
を見極めるための、非抜歯矯正の土台となる診断です。
3D診断(CT+口腔内スキャン)の利点
非抜歯矯正の精度をさらに高めるために重要なのが、CTと口腔内スキャンを組み合わせた3D診断です。これにより、「骨の情報」と「歯並びの情報」を一体化して分析でき、治療の安全性と完成度が大きく向上します。
CTは、顎の骨や歯根の位置、骨の厚みといった内部構造の把握に優れています。一方、口腔内スキャンは、歯の形態や咬合状態を高精度なデジタルデータとして取得できるため、歯の表面情報を正確に再現できます。この2つを統合することで、歯が「どの骨の中で」「どの方向へ」「どれくらい動くのか」を立体的にシミュレーションすることが可能になります。
3D診断の大きなメリットは、治療前の段階で
- 非抜歯でどこまで歯を動かせるか
- 拡大や移動によるリスクはないか
- 仕上がりの歯並びと噛み合わせがどうなるか
を視覚的に確認できる点です。これにより、経験や勘だけに頼らない、根拠のある治療計画を立てることができます。
また、患者にとっても3Dデータは大きな安心材料になります。
「なぜ非抜歯が可能なのか」「なぜ今回は抜歯をすすめられるのか」を、画像を見ながら説明を受けることで、治療方針への納得感が高まるからです。治療のゴールを共有したうえで進められることは、矯正治療において非常に重要です。
非抜歯矯正は、わずかな判断の違いが結果に大きく影響する治療です。CTと口腔内スキャンを組み合わせた3D診断は、失敗リスクを減らし、長期的に安定した歯並びを目指すための重要な基盤と言えるでしょう。
CT診断のタイミングと検査内容
非抜歯矯正を検討する際、CT診断はできるだけ早い段階で行うことが重要です。一般的には、初診相談後に精密検査へ進むタイミングでCT撮影を行い、その結果をもとに治療方針を決定します。「まず装置をつけてから考える」のではなく、治療前に安全性と限界を見極めるための検査と位置づけられています。
CT検査で確認する主なポイントは、
- 歯槽骨の厚み・幅
- 歯根の長さや位置関係
- 歯列拡大や移動の限界
- 上下顎の前後・左右バランス
- 神経や重要構造物との距離
といった項目です。これらを総合的に評価することで、非抜歯が可能か、あるいは抜歯を選択した方が長期的に安定するかを判断します。
放射線量について不安を感じる方もいますが、歯科用CTは医科用CTと比べて被ばく量が非常に少なく、必要最小限の範囲で安全性に配慮した撮影が行われます。また、非抜歯矯正の可否判断という明確な目的がある場合、CT検査によって得られる情報は、被ばくリスクを上回る大きなメリットがあります。
なお、すべての矯正治療で必ずCTが必要というわけではありません。しかし、
- 非抜歯を強く希望している
- 境界症例(抜歯・非抜歯で迷うケース)
- 骨の余裕が少なそうな歯並び
といった場合には、CT診断を行うことで治療後のトラブルを未然に防ぐ可能性が高まります。
非抜歯矯正を成功させるための診断プロセス
非抜歯矯正を成功させるためには、治療を始める前の診断プロセスが結果の8割を左右すると言っても過言ではありません。とくに「抜歯するか・しないか」で迷う症例では、初期診断の精度がその後の仕上がりや安定性に直結します。
診断は、単に歯並びを見るだけではなく、
- 骨格
- 歯の位置
- 噛み合わせ
- 将来的な安定性
といった複数の視点から総合的に行われます。ここで重要なのは、「非抜歯が可能かどうか」を先に決めるのではなく、検査結果をもとに最も安全で合理的な治療方針を導き出すという考え方です。
一般的な流れとしては、
- 初診カウンセリング
- 精密検査(CT・セファロ・模型分析など)
- データ解析と診断
- 症例ごとの治療計画立案
というステップを踏みます。このプロセスを丁寧に行うことで、「無理な非抜歯」「不要な抜歯」といった判断ミスを防ぐことができます。
また、患者の希望も診断プロセスの重要な要素です。
「できれば抜きたくない」「横顔の印象を大きく変えたくない」「噛み合わせを重視したい」など、価値観は人それぞれ異なります。精密な検査データと患者の希望をすり合わせながら、複数の選択肢を比較検討できることが、質の高い矯正診断につながります。
精密検査(CT・セファロ・模型分析)の流れ
非抜歯矯正を安全に進めるためには、複数の精密検査を組み合わせた総合的な診断が不可欠です。ここでは、多くの矯正歯科で行われている代表的な検査と、その役割について解説します。
まず行われるのが歯科用CT検査です。CTでは、歯槽骨の厚みや歯根の位置、歯を動かせる限界を立体的に把握します。とくに非抜歯矯正では、「歯を外側に広げても骨の中に収まるか」「歯根が骨の外へ出ないか」といった点が重要になるため、CTは非抜歯の可否を判断する中核的な検査となります。
次に行われるのがセファロ(頭部X線規格写真)分析です。セファロでは、横顔や骨格のバランス、上下顎の前後関係、前歯の傾きなどを数値化して評価します。これにより、
- 口元の突出感をどこまで許容できるか
- 歯の移動が顔貌にどのような影響を与えるか
- 噛み合わせが骨格的に安定するか
といった点を客観的に判断できます。非抜歯矯正では、見た目だけでなく横顔や噛み合わせの調和を保てるかが重要な評価ポイントになります。
さらに、**模型分析(または口腔内スキャン)**によって、歯の大きさ・歯列の幅・スペース量を詳細に測定します。歯のサイズに対してどれだけのスペースが不足しているのかを数値で把握することで、
「非抜歯で対応できる範囲なのか」
「抜歯を行った方が無理のない治療になるのか」
といった判断がより明確になります。
これらの検査結果を個別に見るのではなく、CT・セファロ・模型分析のデータを総合的に読み解くことが、非抜歯矯正を成功させる鍵です。どれか一つだけでは分からない情報を補い合うことで、無理のない治療計画が立てられます。
症例ごとの最適プランの立て方
非抜歯矯正を成功に導くためには、精密検査で得られたデータをもとに症例ごとにオーダーメイドの治療プランを立てることが欠かせません。非抜歯か抜歯かという二択ではなく、「どの方法がその人にとって最も安全で、長期的に安定するか」を軸に判断します。
まず重要になるのが、スペース不足量と歯の移動可能範囲のすり合わせです。模型分析や口腔内スキャンによって算出されたスペース不足量が、CTで確認した骨の余裕の範囲内に収まるかを検討します。たとえば、数ミリ程度の不足であれば歯列拡大や歯の傾き調整で対応できる可能性がありますが、それを超える場合は無理な非抜歯は避ける判断が必要になります。
次に考慮されるのが、噛み合わせと顔貌への影響です。セファロ分析をもとに、前歯を前方へ出すことで口元が突出しすぎないか、上下の噛み合わせが浅くならないかを検討します。見た目の歯並びが整っても、噛みにくさや後戻りが生じてしまっては、治療として成功とは言えません。
また、患者の年齢・生活背景・希望も治療プランに大きく影響します。
- できるだけ目立たない装置を使いたい
- 仕事や学校行事に合わせて治療時期を調整したい
- 治療後の安定性を最優先したい
といった要望を踏まえたうえで、非抜歯・抜歯それぞれのメリットとリスクを丁寧に説明し、複数の選択肢を提示することが理想的な診断プロセスです。
非抜歯矯正が可能なケースでも、「将来の安定性を考えると抜歯の方が適している」という判断になることもあります。逆に、軽度の症例では非抜歯で十分に良好な結果が得られる場合もあります。大切なのは、「抜かないこと」をゴールにするのではなく、その人にとって最善のゴールを共有することです。
AI診断支援ツールの活用
近年、矯正歯科の分野ではAI(人工知能)を活用した診断支援ツールが導入されつつあります。非抜歯矯正のように、わずかな判断の違いが結果に大きく影響する治療では、AIの活用が診断精度を高める補助的な役割を果たします。
AI診断支援ツールでは、CT画像・口腔内スキャン・セファロ分析などの大量のデータをもとに、
- 歯の移動シミュレーション
- スペース不足量の予測
- 治療後の歯列・噛み合わせの変化
といった項目を数値化・可視化できます。これにより、「非抜歯でどこまで歯を動かせるか」「リスクが高くなるラインはどこか」を客観的な指標として把握しやすくなります。
ただし重要なのは、AIはあくまで“診断支援”であり、最終判断を行うのは歯科医師であるという点です。AIは過去のデータや統計をもとに予測を提示しますが、
- 個々の骨質の違い
- 咬合の癖
- 患者の年齢や生活背景
といった要素まですべてを自動的に最適化できるわけではありません。そのため、AIの解析結果と、歯科医師の経験・臨床判断を組み合わせることで、はじめて実用的で安全な治療計画が完成します。
非抜歯矯正においてAIを活用する最大のメリットは、
- 判断の根拠が明確になる
- 治療の見通しを患者と共有しやすい
- 無理な非抜歯を避けやすくなる
といった点にあります。経験とテクノロジーを融合させることで、より納得感のある矯正治療につながります。
非抜歯矯正でよくあるトラブルと対策
非抜歯矯正は、条件が合えば大きなメリットのある治療法ですが、診断や計画が不十分なまま進めるとトラブルが起こりやすいという側面もあります。ここでは、実際に起こりやすい代表的な問題と、その対策について解説します。
非抜歯矯正でのトラブルの多くは、
- スペース不足の見誤り
- 噛み合わせへの配慮不足
- 治療後の管理不足
といった「治療前・治療中・治療後」の各段階で生じます。これらは事前に知っておくことで、十分に回避できるものでもあります。
スペース不足によるリスク
非抜歯矯正で最も多いトラブルが、スペース不足を無理に補おうとした結果の問題です。歯を並べる余地が十分でない状態で非抜歯を選択すると、歯が外側に傾きすぎたり、骨の限界を超えて移動してしまうことがあります。
具体的には、
- 歯肉が下がる(歯肉退縮)
- 歯根が吸収される
- 治療後に歯並びが不安定になる
といったリスクが高まります。これを防ぐためには、CTによる骨幅・歯根位置の事前確認と、「非抜歯が本当に成立するか」を冷静に判断する姿勢が不可欠です。境界症例では、無理に非抜歯にこだわらない判断が、結果的に安全性を高めます。
噛み合わせのバランス調整の重要性
歯並びだけを優先して非抜歯矯正を行うと、噛み合わせが浅くなる・ズレるといった問題が生じることがあります。見た目は整っていても、
- 噛みにくい
- 奥歯に負担が集中する
- 顎関節に違和感が出る
などの不調につながるケースもあります。
このようなトラブルを防ぐためには、セファロ分析などを用いて、歯の移動が噛み合わせ全体に与える影響まで考慮した治療計画を立てることが重要です。「前歯がきれいに並ぶか」だけでなく、「奥歯まで含めて機能するか」という視点が欠かせません。
保定期間の重要性
非抜歯矯正は、歯を大きく動かさずに並べる分、治療後の後戻り対策が非常に重要になります。矯正装置を外した直後は、歯や周囲の組織がまだ不安定な状態です。
保定期間に、
- 指示された装着時間を守らない
- 定期的なチェックを受けない
といった状況が続くと、せっかく整えた歯並びが元に戻ってしまう可能性があります。非抜歯矯正を成功させるためには、治療後の管理まで含めて矯正治療であるという意識を持つことが大切です。
非抜歯矯正と抜歯矯正の比較
非抜歯矯正と抜歯矯正は、どちらも歯並びを整えるための治療法ですが、治療の目的や考え方、得られる結果の傾向には違いがあります。ここでは、患者がとくに気にされることの多い「審美性」「治療期間・負担」「長期的な安定性」という視点から比較します。
審美性の違い
非抜歯矯正は、歯を抜かずに並べるため、口元のボリュームを保ちやすいという特徴があります。そのため、「横顔の印象を大きく変えたくない」「口元が痩せすぎるのは避けたい」という方には適している場合があります。
一方、抜歯矯正は、前歯を後方へしっかり移動できるため、口元の突出感を改善しやすいのが特徴です。出っ歯や口ゴボ感が気になる場合には、抜歯を行うことで横顔のバランスが整い、結果的に審美性が高まるケースも少なくありません。
つまり、
- 口元の変化を抑えたい → 非抜歯が向く可能性
- 口元を下げたい → 抜歯が向く可能性
といったように、目指す顔貌によって適した方法が異なります。
治療期間・負担の比較
治療期間は症例によって差がありますが、一般的には、非抜歯矯正の方が歯の移動量が少なく、比較的短期間で終わる傾向があります。また、抜歯に伴う外科的処置がない分、心理的・身体的な負担が少ないと感じる方もいます。
一方、抜歯矯正は、抜歯後のスペースを閉じるために歯を大きく移動させる必要があり、治療期間がやや長くなることがあります。ただし、その分、無理のない歯の移動が可能で、仕上がりの安定性を重視できるという利点もあります。
長期的な安定性の比較
長期的な安定性という点では、どちらが優れているかは症例次第です。非抜歯矯正は、スペースに余裕がない中で歯を並べるため、条件が合わないと後戻りしやすくなることがあります。そのため、保定管理がとくに重要になります。
抜歯矯正は、十分なスペースを確保したうえで歯を配置できるため、噛み合わせが安定しやすく、後戻りリスクを抑えやすいという特徴があります。とくに中等度〜重度の叢生では、長期的な視点から抜歯が選択されることも多くあります。
大切なのは、「抜歯=悪」「非抜歯=良い」と決めつけないことです。精密検査とCT診断をもとに、その人にとって最も安定する方法を選ぶことが、満足度の高い矯正治療につながります。
患者視点で知っておきたいQ&A
非抜歯矯正を検討する際、患者さんから特によく寄せられる疑問をQ&A形式でまとめました。治療前の不安解消にお役立てください。
Q1:非抜歯矯正は誰でも受けられますか?
A:いいえ、誰にでも適応できるわけではありません。顎の骨幅、歯の大きさ、噛み合わせの状態によっては、非抜歯が難しいケースもあります。とくにスペース不足が大きい場合は、CTによる精密診断で安全性を確認することが重要です。
Q2:非抜歯だと後戻りしやすいと聞きましたが本当ですか?
A:条件が合っていない非抜歯矯正では、後戻りのリスクが高まることがあります。ただし、適切な診断と治療計画、そして保定期間をしっかり守ることで、長期的に安定させることは可能です。
Q3:CT検査は必ず必要ですか?
A:すべての症例で必須ではありませんが、非抜歯を強く希望する場合や、抜歯・非抜歯で迷う境界症例では、CT検査が強く推奨されます。見えない骨の状態を把握することで、失敗リスクを大きく減らせます。
Q4:途中で非抜歯から抜歯に変更することはありますか?
A:診断が十分であれば多くは防げますが、治療途中の反応を見て方針変更が必要になるケースもゼロではありません。だからこそ、治療前の精密診断と説明が重要になります。
Q5:非抜歯矯正の方が費用は安いですか?
A:必ずしもそうとは限りません。使用する装置や治療内容によって費用は変わります。費用だけで判断せず、治療の安全性や仕上がり、安定性を重視することが大切です。
まとめ:非抜歯矯正を成功させる鍵はCTによる精密診断にある
非抜歯矯正は、「歯を抜かずに歯並びを整えたい」という多くの方の希望に応えられる治療法です。しかしその一方で、すべての症例に適応できるわけではなく、診断を誤るとトラブルにつながる可能性があるという点も忘れてはいけません。
非抜歯矯正の成否を分ける最大のポイントは、
- 歯を動かせるだけの骨の幅や厚みがあるか
- 歯根が安全に収まるスペースが確保できるか
- 噛み合わせや顔貌のバランスが長期的に安定するか
といった要素を、治療前に正確に見極められるかどうかです。これらは、見た目や模型だけでは判断できず、歯科用CTによる立体的な評価があってこそ可能になります。
CT診断を行うことで、
- 無理な非抜歯を避けられる
- 抜歯が必要な場合もその理由を明確に説明できる
- 治療後の後戻りや噛み合わせトラブルを防ぎやすくなる
といったメリットがあり、結果として納得度の高い矯正治療につながります。
大切なのは、「抜かないこと」をゴールにするのではなく、将来まで安心して使える噛み合わせと歯並びをつくることです。そのためには、非抜歯・抜歯の両方を公平に検討し、科学的根拠に基づいた診断を受けることが欠かせません。
「自分の歯並びは非抜歯で治せるのか」
「本当に抜歯は必要なのか」
このような疑問がある方は、まずはCTを含めた精密検査とカウンセリングを受け、専門的な視点から説明を受けることをおすすめします。正しい診断を知ることが、後悔しない矯正治療への第一歩です。
気になることがあれば、どうぞ安心してご相談ください。
この記事の監修者情報
吉田 尚起
日本矯正歯科学会認定医
院長である吉田なおきは、国立大阪大学歯学部、および同大学院にて矯正治療を専門に学び、博士号を取得。大学病院にて7年間にわたり研鑽を積み、300症例以上の矯正治療に携わってきました。
自身も歯並びのコンプレックスを克服した経験から、見た目の美しさだけでなく、噛み合わせや心身の健康を考えた治療を心がけています。
歯科医師全体の約3%しか取得していない日本矯正歯科学会認定医として、お子様から大人の方まで、未来の笑顔をサポートします。




