2026.3.2| コラム
矯正で健康な歯を抜歯すると言われたら?後悔しないための判断基準と歯の寿命の考え方
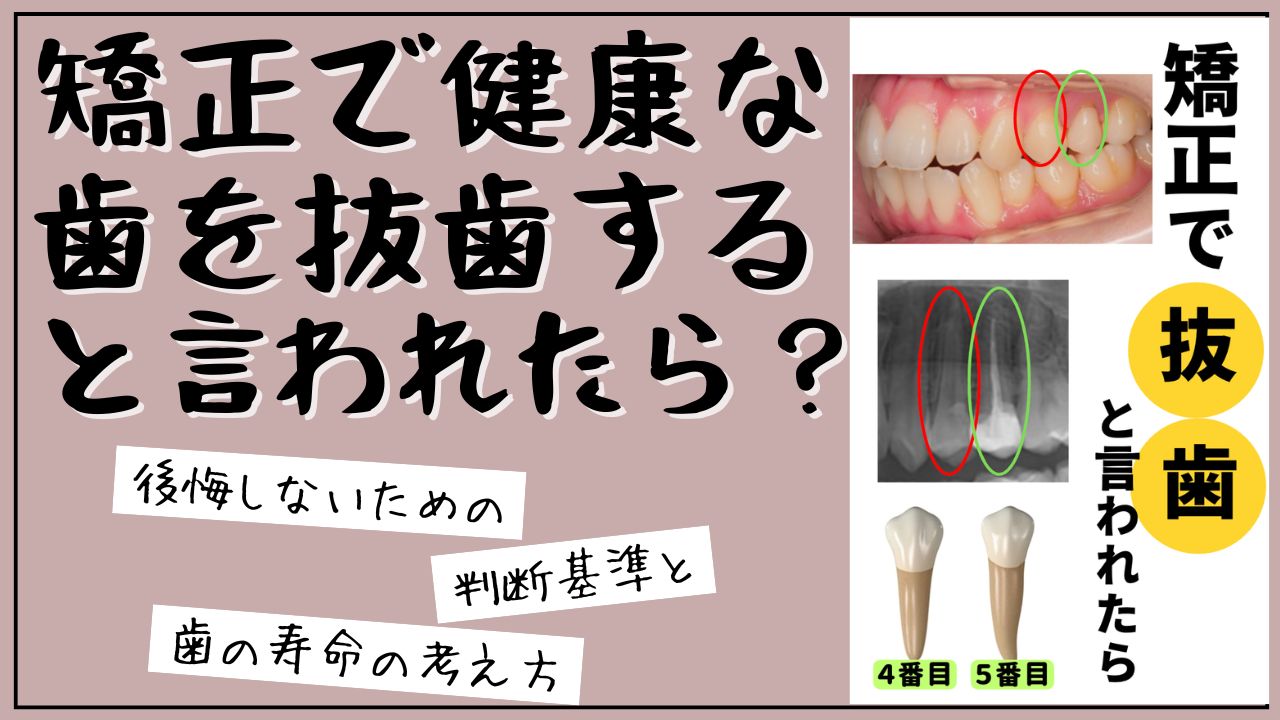
矯正治療で「抜歯が必要です」と説明されたとき、多くの方がまず感じるのは、
「健康な歯まで抜く必要があるの?」という戸惑いや不安ではないでしょうか。できれば自分の歯は1本でも多く残したい――それは当然の気持ちです。
しかし、矯正における抜歯は「歯を減らすため」の処置ではありません。正しい歯並びと安定した噛み合わせをつくり、将来まで自分の歯で噛み続けるための選択である場合もあります。
本記事では、矯正で抜歯が必要になる理由と、抜く歯を決める際に本当に大切な「歯の健康状態」という視点について、後悔しないための判断基準をわかりやすく解説します。
目次
矯正で健康な歯を抜歯すると言われる理由とは
矯正治療は、単に歯並びをきれいに整えるだけの治療ではありません。上下の噛み合わせ、横顔のバランス、さらには将来的な歯の安定性まで見据えて行う「機能改善の治療」です。
そのため、歯を並べるためのスペースが不足している場合、抜歯が選択肢となることがあります。とくに成人矯正では、顎の成長が終わっているため、スペース確保の方法が限られます。無理に歯を並べると、前歯が前方に突出したり、歯ぐきの外へ押し出されてしまうリスクもあります。
ここでは、矯正で抜歯が必要になる代表的なケースについて、具体的に解説していきます。
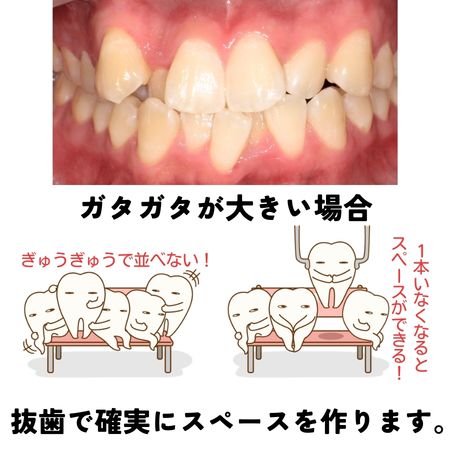
歯並びの乱れが大きいケース
歯の重なり(叢生)が強い場合、顎の大きさに対して歯の本数や幅が合っていない状態になっています。いわば「本棚に本が入りきらず、前に飛び出している」ようなイメージです。
この状態で無理に歯を並べようとすると、前歯がさらに前方へ押し出され、いわゆる“出っ歯”のような印象が強くなることがあります。たとえば、もともと口元の突出が気になっていなかった方でも、非抜歯でスペースを作ろうとした結果、横顔のバランスが崩れてしまうケースもあります。
そのため、歯列全体を後方へバランスよく整えるために、抜歯によって適切なスペースを確保する選択が検討されます。
見た目の整列だけでなく、将来の安定性まで考えたうえでの判断が重要です。
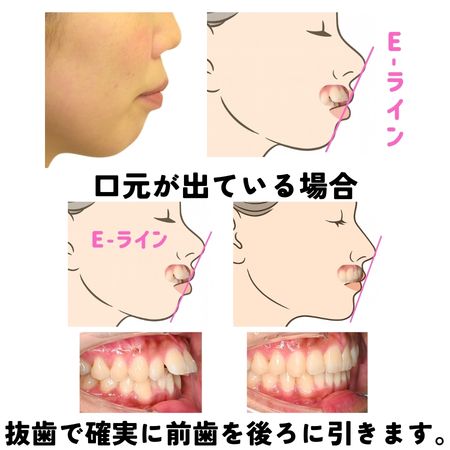
前歯が前に出ている(口元の突出)ケース
「横顔のバランスが気になる」「口元がもっこりして見える」と感じて来院される方は少なくありません。いわゆる口元の突出(上下顎前突・上顎前突など)のケースでは、前歯を適切な位置まで後退させる必要があります。
しかし、歯を後ろへ下げるためには“移動するスペース”が不可欠です。たとえば、スペースがないまま前歯を無理に並べると、傾きだけを調整することになり、根本的な改善にはつながりません。結果として、見た目は整ったように見えても、口元の印象は大きく変わらない場合もあります。
そこで、前から4番目の歯などを抜歯してスペースを確保し、前歯全体を後方へコントロールしていきます。これにより、Eライン(鼻先と顎先を結んだライン)とのバランスが整い、自然で美しい横顔を目指すことができます。
見た目の改善だけでなく、唇の閉じやすさや口呼吸の改善にもつながることがあるため、機能面も含めた総合的な判断が大切です。
理想的な噛み合わせをつくるため
矯正治療のゴールは「見た目がきれいに並ぶこと」だけではありません。上下の奥歯がしっかり噛み合い、前歯が適切に機能する“理想的な咬合”をつくることが本質です。
たとえば、上下の歯の位置関係にズレがある場合、見た目は整っていても、奥歯の一部しか当たっていないことがあります。その状態では、特定の歯に過剰な負担がかかり、将来的に歯の摩耗や破折、顎関節への負担につながる可能性があります。
歯の位置を前後・左右・上下に大きく調整する必要があるケースでは、歯を移動させるための十分なスペースが不可欠です。スペースが不足していると、理想的な位置まで動かせず、中途半端な噛み合わせで妥協せざるを得ないこともあります。
だからこそ、長期的な安定性を重視する矯正治療では、抜歯によるスペース確保が選択される場合があるのです。
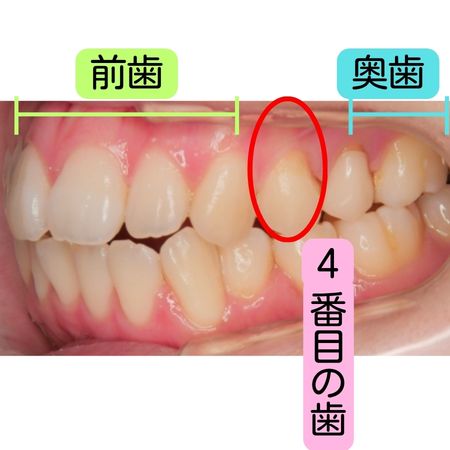
矯正で抜歯する歯はなぜ「4番目」が多いのか
矯正治療で「抜歯が必要」となった場合、よく抜歯候補に挙がるのが“前から4番目の歯(第一小臼歯)”です。実際、多くの矯正症例でこの歯が選ばれることが一般的です。
その理由は、単純に「抜きやすいから」ではありません。歯列全体のバランスを整えやすく、前歯の後退や奥歯との調和を図るうえで、効率よくスペースを確保できる位置だからです。
ただし、これはあくまで“基本設計”の考え方です。実際の臨床では、位置だけで機械的に決めることはありません。大切なのは、その歯が将来まで健康に機能し続けられるかどうかという視点です。
ここからは、4番目が選ばれやすい具体的な理由を詳しく見ていきましょう。
スペースを確保しやすい位置だから
前から4番目の歯(第一小臼歯)は、前歯と奥歯のちょうど中間に位置しています。この“真ん中”という位置が、矯正治療において大きな意味を持ちます。
たとえば、前歯を後ろに下げたい場合、4番目を抜歯することで、そのスペースを効率よく前歯の移動に使うことができます。同時に、奥歯の位置も細かくコントロールしながら、歯列全体のバランスを整えやすくなります。
もしもっと後方の歯を抜いてしまうと、前歯を十分に後退させるために奥歯を大きく動かす必要があり、治療期間が長くなったり、安定性に影響が出ることもあります。
4番目は、前歯の審美的改善と奥歯の機能的安定、その両方をバランスよく実現しやすい位置にあるため、抜歯候補になりやすいのです。
噛む機能への影響が比較的少ない
抜歯と聞くと、「噛みにくくならないの?」と心配になる方も多いでしょう。しかし実際に、強い咀嚼力(そしゃくりょく)を担っているのは主に6番目・7番目といった大臼歯です。
4番目の歯は、前歯と奥歯の橋渡しのような役割を持っていますが、噛む力の中心ではありません。そのため、適切に矯正治療を行い、歯列全体を再構築すれば、機能的な問題が残ることはほとんどありません。
たとえば、4番目を抜歯したスペースを活用して歯列を整え、最終的に上下の奥歯がしっかり噛み合う状態をつくれば、むしろ噛む効率は改善します。部分的に歯が強く当たっていた状態よりも、全体でバランスよく力を分散できるようになるためです。
つまり、4番目が候補になりやすいのは、「見た目の設計」だけでなく「機能の再構築」においても合理的だからなのです。
しかし「位置だけ」で決めてはいけない理由
ここまでお伝えした通り、4番目の歯は治療設計上とても合理的な位置にあります。しかし実際の臨床では、「4番目だから抜く」といった単純な判断は行いません。
なぜなら、歯は一本一本、健康状態がまったく異なるからです。過去に神経の治療を受けている歯、被せ物が入っている歯、歯周病の進行が見られる歯など、それぞれ将来的なリスクは違います。
たとえば、理論上は5番目を抜いたほうが歯の移動効率が良いケースであっても、5番目が非常に健康で、4番目がすでに神経治療済みであれば、どちらを長く残すべきかという視点が重要になります。
矯正は数年単位の治療ですが、歯は何十年も使い続けるものです。だからこそ、「動かしやすい歯」ではなく「将来まで守るべき歯はどれか」という視点が欠かせません。
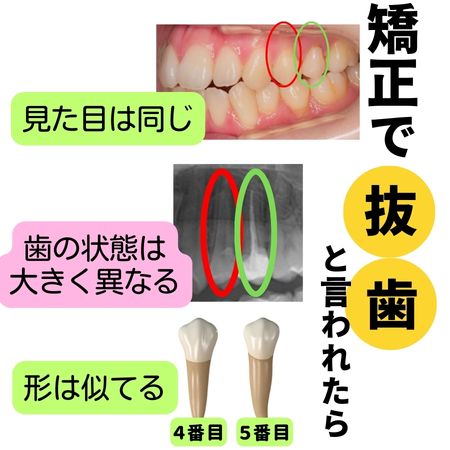
抜く場所を決める「歯の健康状態」という考え方
当院では、どの歯を抜くかを決める際に「治療設計上どこが動かしやすいか」だけで判断することはありません。私たちが最も大切にしているのは、「将来まで健康に残せる歯はどれか」という視点です。
矯正治療は1~3年ほどで終了しますが、歯はその後も何十年と使い続ける大切な組織です。たとえば、すでにダメージを受けている歯と、まったく治療歴のない健康な歯とでは、将来的な寿命に差が出る可能性があります。
理想的な歯の移動効率よりも、「どの歯を守るべきか」という長期的視点を優先する。これが、後悔しない抜歯判断につながります。
ここからは、実際にどのようなポイントを確認して抜歯部位を決めるのか、具体的に解説していきます。
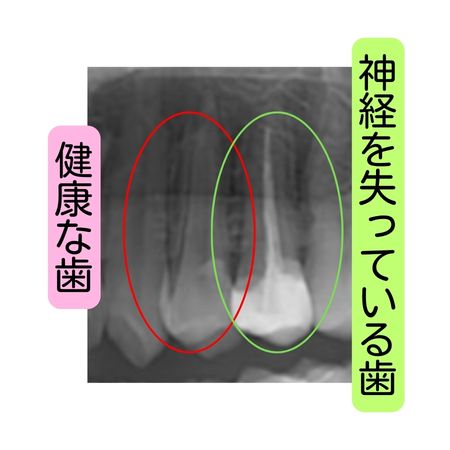
神経治療歴のある歯はどう考えるか
神経を取った歯(根管治療歯)は、一見すると問題なく見えることが多いですが、実は健康な歯に比べて将来的な破折リスクが高まる傾向があります。
歯の神経を取ると、内部の血流がなくなり、歯質が徐々に脆くなることがあります。たとえば、被せ物が入っていて見た目はきれいでも、強い力がかかった拍子にヒビが入り、最終的に抜歯が必要になるケースも珍しくありません。
そのため、4番目の歯が神経治療済みで、隣の5番目がまったく治療歴のない健康な歯であれば、将来性を考慮して4番目を抜歯候補にすることがあります。
「今きれいに並べやすいか」ではなく、「10年後、20年後も安定して使えるか」という視点で判断するのです。
もちろん、神経を取っているから必ず抜歯対象になるわけではありません。歯根の長さや状態、被せ物の適合性なども精密に評価したうえで総合的に判断します。
虫歯・歯周病の既往を確認する
では、実際の臨床ではどのように判断するのでしょうか。具体例で考えてみましょう。
たとえば、前から4番目と5番目の歯のどちらかを抜歯する設計が可能なケースがあったとします。歯の移動効率だけを考えれば、4番目を抜いたほうがコントロールしやすい場合もあります。
しかし、4番目の歯がすでに神経治療済みで大きな被せ物が入っており、5番目がまったく治療歴のない健康な歯だった場合はどうでしょうか。
このような場合、当院では4番目を抜歯候補とすることが多いです。理由は明確です。将来まで長く安定して使える可能性が高い歯を守るためです。
矯正治療は「歯をきれいに並べること」がゴールではありません。何十年先まで自分の歯でしっかり噛める状態をつくることが、本当の目的です。
だからこそ、「動かしやすい歯」ではなく「長く残せる歯」を優先する。これが後悔しない抜歯判断の大切な考え方です。
“治療設計の理想”より“歯の寿命”を優先
矯正治療には、教科書的に「この歯を抜くと最も効率よく動かせる」という理想的な設計があります。しかし、実際の診療では“効率”だけを最優先にすることはありません。
なぜなら、歯は消耗品ではないからです。一本一本が、これから何十年も使い続ける大切な財産です。
たとえば、移動効率を優先すれば治療期間が数か月短縮できるケースがあったとしても、そのために将来性の高い健康な歯を抜いてしまうのであれば、本当にそれが最善の選択かどうかは慎重に考える必要があります。
当院では、短期的な整列の美しさやスピードよりも、「60歳、70歳になっても自分の歯で噛めること」をゴールに治療計画を立てます。
矯正は数年の治療ですが、歯の寿命は一生に関わります。
だからこそ、“動かしやすさ”より“残すべき歯”を見極める。
この視点こそが、後悔しない矯正治療につながると考えています。
健康な歯を抜歯しても後悔しないために知っておきたいこと
「健康な歯を抜く」と聞くと、どうしても“マイナスの選択”のように感じてしまいます。しかし、矯正における抜歯は単に歯の本数を減らす行為ではありません。残る歯をより良い位置に導き、将来の負担を減らすための“再設計”ともいえる処置です。
たとえば、無理に非抜歯で並べた結果、前歯が突出したままになったり、噛み合わせが不安定になったりすると、将来的に特定の歯へ過度な負担がかかります。その積み重ねが、歯の摩耗や破折、歯周病の進行につながる可能性もあります。
大切なのは、「今、抜くこと」だけに注目するのではなく、「将来どうなるか」という長期的な視点です。
ここからは、抜歯が前向きな選択になる理由について、具体的に見ていきましょう。
抜歯は“前向きな選択”になることがある
抜歯という言葉だけを聞くと、「歯を失う」というネガティブなイメージが先に立ちます。しかし矯正治療における抜歯は、将来の歯の健康を守るための“前向きな選択”になることがあります。
たとえば、歯列が狭く歯が重なり合っている状態では、歯ブラシが届きにくく、清掃性が低下します。その結果、虫歯や歯周病のリスクが高まりやすくなります。抜歯によって適切なスペースを確保し、歯を正しい位置へ整えることで、磨きやすく清潔に保ちやすい環境をつくることができます。
また、噛み合わせが安定すると、特定の歯に集中していた負担が分散されます。これにより、歯の摩耗やヒビ割れ、将来的なトラブルのリスクを減らすことにもつながります。
つまり、抜歯は「今ある歯を減らす行為」ではなく、「残る歯を守るための再構築」と考えることができるのです。

歯並びが悪いままのリスク
「抜歯は避けたいから、このまま様子を見よう」と考える方もいらっしゃいます。しかし、歯並びが悪い状態を長期間放置することにもリスクがあります。
たとえば、歯が重なっている部分は歯ブラシやフロスが届きにくく、プラークが溜まりやすくなります。その結果、虫歯や歯周病のリスクが高まり、気づかないうちに歯ぐきの炎症や骨の吸収が進行することがあります。
また、噛み合わせが不安定な状態では、特定の歯だけが強く当たり続けることがあります。これにより、歯の摩耗やヒビ、さらには歯根破折につながる可能性も否定できません。
「健康な歯を抜きたくない」という気持ちは自然ですが、歯並びの問題をそのままにすることで、結果的により多くの歯を失うリスクが高まるケースもあります。
だからこそ、抜歯をするかどうかだけでなく、「今の歯並びが将来に与える影響」まで含めて判断することが大切です。
将来まで自分の歯で噛むという視点
矯正治療は「見た目をきれいにする治療」と思われがちですが、本当の目的はそれだけではありません。これから何十年も、自分の歯でしっかり噛み、食事を楽しみ、会話を楽しむための土台づくりでもあります。
たとえば、40代・50代になってから「もっと早く噛み合わせを整えておけばよかった」と感じる方も少なくありません。歯並びや噛み合わせの乱れは、長い年月をかけて少しずつ歯や歯ぐきに負担を蓄積させていきます。
矯正によって歯列を整え、上下の歯がバランスよく当たる状態をつくることで、特定の歯にかかる過度な力を減らすことができます。これは、歯の寿命を延ばすうえで非常に重要なポイントです。
「1本抜くかどうか」という視点だけでなく、「将来どれだけの歯を守れるか」という視点で考えることが、後悔しない選択につながります。
精密検査が抜歯の判断を左右する
抜歯が本当に必要かどうか、そしてどの歯を抜くべきかを正確に判断するためには、見た目だけの診断では不十分です。歯並びの写真だけでは、歯の根の状態や骨の厚み、顎の位置関係までは分かりません。
だからこそ当院では、レントゲンやCT、必要に応じてセファロ分析などの精密検査を行い、科学的根拠に基づいた診断を行います。
たとえば、「非抜歯でも並びそう」と見えるケースでも、骨の外側へ歯がはみ出してしまう可能性がある場合には、将来の歯肉退縮や歯根露出のリスクを考慮する必要があります。
感覚的な判断ではなく、データに基づいて治療設計を行うこと。
それが、後悔のない抜歯判断につながります。
ここからは、それぞれの検査でどのようなことを確認しているのかを具体的に解説します。
レントゲンで歯根の状態を確認
矯正治療では、歯の「見えている部分」だけでなく、歯ぐきの中にある“歯根”の状態を正確に把握することが重要です。そのために行うのがレントゲン検査です。
レントゲンでは、歯根の長さや形、過去の神経治療の状態、根の先に炎症がないかなどを確認します。たとえば、歯根が短い歯を大きく動かすと、将来的な安定性に影響が出る可能性があります。また、根の先に慢性的な炎症がある歯は、長期的な予後を慎重に見極める必要があります。
さらに、歯周病による骨の吸収の有無も重要なポイントです。骨の支えが十分にあるかどうかによって、矯正で安全に動かせる範囲が変わります。
このように、レントゲン検査は「どの歯を動かすか」「どの歯を残すべきか」を判断するための土台となります。
CTによる骨の厚みの評価
矯正治療では、歯を動かす「骨の中のスペース」がどれだけあるかも非常に重要です。そこで役立つのが歯科用CTによる三次元的な評価です。
CTを撮影することで、歯の周囲にある骨の厚みや幅、歯根の位置関係を立体的に確認できます。たとえば、前歯を後ろへ下げたい場合でも、骨の厚みが十分でなければ、歯根が骨の外へ出てしまい、歯肉退縮やブラックトライアングル(歯と歯の間の隙間)の原因になる可能性があります。
また、見た目では問題がなくても、歯根が想像以上に外側へ傾いているケースもあります。そのような場合、無理に非抜歯で進めると、将来的なトラブルにつながるリスクがあります。
CTによって骨の支えを正確に把握することで、「安全に動かせる範囲」と「抜歯が必要なケース」を客観的に判断することができます。
感覚ではなく、三次元データに基づいて治療計画を立てることが、歯の寿命を守る矯正治療には欠かせません。
患者さまと一緒に決める治療方針
精密検査で得られたデータをもとに、私たちは複数の治療選択肢を整理します。しかし、最終的な決定を「医院側だけ」で進めることはありません。
たとえば、「抜歯をした方が横顔のバランスまでしっかり整うケース」と「非抜歯でもある程度は改善できるケース」があった場合、それぞれのメリット・デメリットを具体的にご説明します。治療期間の違い、仕上がりの印象、将来的な安定性などを丁寧に共有したうえで、患者さまの価値観やライフプランを踏まえて一緒に考えていきます。
「できれば抜きたくない」というお気持ちはとても自然です。だからこそ、その不安を前提に、なぜ抜歯が必要と判断したのか、もし抜かない場合はどうなるのかを、わかりやすい言葉でお伝えします。
矯正治療は数年にわたる長い治療です。納得してスタートできるかどうかが、その後のモチベーションや満足度に大きく影響します。
科学的根拠に基づいた診断と、患者さまとの丁寧な対話。
その両方があってこそ、後悔のない抜歯判断につながると考えています。
まとめ|矯正で健康な歯を抜歯すると言われたら
矯正で「健康な歯を抜歯します」と説明を受けると、不安になるのは当然です。できれば1本でも多く、自分の歯を残したいと思うのは自然な気持ちです。
しかし、矯正における抜歯は、単に歯を減らすための処置ではありません。正しい歯並びと安定した噛み合わせをつくり、将来まで自分の歯で噛み続けるための“前向きな選択”となることがあります。
大切なのは、「どの歯が動かしやすいか」ではなく、「どの歯を長く残すべきか」という視点です。神経治療歴や虫歯・歯周病の既往、歯根の状態、骨の厚みなどを総合的に評価し、将来まで安定して機能する歯を守ることが、後悔しない治療につながります。
矯正治療は、数年の治療で終わるものではありません。その後何十年も続く人生の中で、自分の歯で食事を楽しみ、健康を維持するための土台づくりです。
「本当に抜歯が必要なのか」「どの歯を守るべきなのか」――
一人で悩まず、まずは精密検査とカウンセリングで現在の状態を確認してみませんか。
将来まで自分の歯で噛み続けるために。
納得できる選択を、私たちと一緒に考えていきましょう。
この記事の監修者情報
吉田 尚起
日本矯正歯科学会認定医
院長である吉田なおきは、国立大阪大学歯学部、および同大学院にて矯正治療を専門に学び、博士号を取得。大学病院にて7年間にわたり研鑽を積み、300症例以上の矯正治療に携わってきました。
自身も歯並びのコンプレックスを克服した経験から、見た目の美しさだけでなく、噛み合わせや心身の健康を考えた治療を心がけています。
歯科医師全体の約3%しか取得していない日本矯正歯科学会認定医として、お子様から大人の方まで、未来の笑顔をサポートします。




